El sistema renina-angiotensina (SRA) constituye una cascada endocrina compleja, esencial para el control preciso de la presión arterial sistémica, equilibrio hidroelectrolítico y homeostasis cardiovascular. Una alteración en este sistema está estrechamente relacionada con patologías prevalentes como hipertensión arterial, insuficiencia cardíaca congestiva y nefropatía crónica.
En esta publicación exploraremos en profundidad el funcionamiento del SRA, sus implicaciones clínicas, síntomas comunes de su desregulación, tratamientos farmacológicos actuales, opciones terapéuticas con péptidos y recomendaciones de estilo de vida.
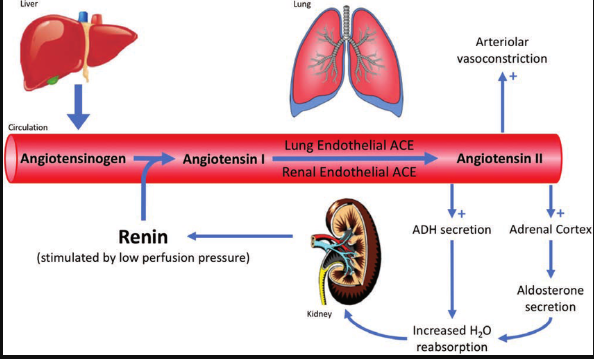
El SRA es un sistema endocrino compuesto principalmente por enzimas, péptidos vasoactivos y receptores específicos que interactúan para mantener la perfusión adecuada de órganos vitales.
Componentes principales:
-
Renina: Proteasa sintetizada por las células yuxtaglomerulares renales en respuesta a disminución de la presión arterial renal, reducción del sodio plasmático o activación simpática.
-
Angiotensinógeno: Glicoproteína precursora sintetizada principalmente en el hígado, sustrato inicial del sistema.
-
Angiotensina I: Péptido biológicamente inactivo generado tras la escisión del angiotensinógeno por acción de la renina.
-
Enzima convertidora de angiotensina (ECA): Proteasa presente principalmente en el endotelio pulmonar que convierte angiotensina I en angiotensina II (forma activa).
-
Angiotensina II: Potente péptido vasoconstrictor con efectos directos sobre receptores específicos (AT1 y AT2).
Proceso general:
La reducción en presión arterial, volumen sanguíneo o concentración de sodio induce la liberación renal de renina. Esta enzima cataliza la conversión de angiotensinógeno hepático a angiotensina I, la cual es posteriormente convertida a angiotensina II por acción de la ECA pulmonar.
Funciones de la Angiotensina II
La angiotensina II es el efector central del SRA, ejerciendo múltiples efectos fisiológicos mediante sus receptores específicos (AT1 principalmente):
-
Vasoconstricción arteriolar potente: Incrementa resistencia periférica vascular, aumentando la presión arterial.
-
Estimulación de la secreción de aldosterona desde la corteza suprarrenal: Favorece la reabsorción renal de sodio (Na⁺) y agua, incrementando el volumen plasmático.
-
Liberación de hormona antidiurética (ADH o vasopresina) desde la hipófisis posterior: Provoca retención adicional de agua a nivel renal.
-
Activación simpática: Incrementa la actividad nerviosa simpática, elevando la frecuencia cardiaca y contractilidad miocárdica.
-
Modulación del remodelado cardiaco y vascular: Participa en procesos fisiopatológicos como hipertrofia ventricular, fibrosis miocárdica y disfunción endotelial.
Relevancia Clínica del SRA
Una activación descontrolada o prolongada del sistema renina-angiotensina puede desencadenar múltiples patologías crónicas:
-
Hipertensión arterial esencial: La hiperactividad del SRA es una de las principales causas de hipertensión primaria debido al incremento crónico de resistencia vascular periférica.
-
Insuficiencia cardíaca congestiva: La sobreestimulación del SRA contribuye al remodelado cardiaco patológico (hipertrofia y fibrosis), deteriorando la función sistólica y diastólica del ventrículo izquierdo.
-
Grupo farmacológico Mecanismo de acción Ejemplos clínicos Inhibidores de la ECA (IECA) Inhiben conversión de angiotensina I en angiotensina II. Reducen vasoconstricción y secreción de aldosterona. Enalapril, Captopril, Lisinopril Antagonistas de receptores de Angiotensina II (ARA-II) Bloquean directamente los receptores AT1, evitando efectos nocivos de angiotensina II. Losartán, Valsartán, Telmisartán Inhibidores directos de la renina Inhiben directamente la actividad proteolítica de la renina, bloqueando la vía desde su inicio. Aliskiren Regulación del SRA a través del estilo de vida
Más allá de intervenciones farmacológicas, ciertos hábitos pueden contribuir al control fisiológico y disminución de hiperactividad del sistema:
-
Reducción en la ingesta de sodio: Minimiza la activación crónica del SRA.
-
Dieta rica en potasio: El potasio dietético modula favorablemente la actividad del SRA y promueve equilibrio electrolítico.
-
Actividad física regular: Reduce la resistencia vascular periférica, mejora función endotelial y regula actividad simpática.
-
Control del estrés: La reducción de estrés crónico previene hiperactivación del eje simpático-adrenal y subsecuente liberación excesiva de renina.
Señales Clínicas que indican alteraciones en el SRA
Existen ciertos signos y síntomas comunes que pueden sugerir una disfunción o hiperactividad en el sistema renina-angiotensina:
-
Hipertensión arterial persistente, particularmente resistente al tratamiento convencional.
-
Cefalea intensa o frecuente, resultado de presión arterial elevada.
-
Edema periférico, principalmente debido a la retención excesiva de sodio y agua.
-
Fatiga y debilidad generalizada, síntomas de insuficiencia cardíaca secundaria al remodelado cardíaco.
-
Mareos o vértigo recurrentes, asociados con fluctuaciones en la presión arterial.
-
Poliuria o proteinuria, signos tempranos de daño renal inducido por hiperactividad del SRA.
Estas señales pueden indicar la necesidad de evaluación médica especializada, estudios complementarios como la medición de renina plasmática, niveles séricos de aldosterona y la evaluación cardiovascular y renal integral.
Enfermedad renal crónica (ERC): El aumento persistente de presión intraglomerular promovido por la angiotensina II conduce a daño renal progresivo, esclerosis glomerular y proteinuria.
Tratamientos Farmacológicos que Actúan sobre el SRA
Actualmente, diversas clases farmacológicas permiten modular la actividad patológica del SRA con el fin de mitigar daño cardiovascular y renal:
-
Péptidos usados para la regulación del Sistema Renina-Angiotensina
En años recientes, algunos péptidos han demostrado capacidad para modular favorablemente el SRA, especialmente en contexto experimental y terapias emergentes:
-
Angiotensina (1-7)
Péptido derivado de la angiotensina II por acción de la enzima convertidora de angiotensina tipo 2 (ECA-2). Tiene propiedades vasodilatadoras, antifibróticas y antiinflamatorias, contrarrestando efectos negativos de la angiotensina II y potencialmente útil en hipertensión arterial y enfermedades cardiovasculares. -
BPC-157 (Body Protection Compound-157)
Péptido sintético conocido por sus efectos antiinflamatorios y regenerativos. Aunque no actúa directamente en receptores del SRA, reduce inflamación vascular y renal, contribuyendo indirectamente a restaurar equilibrio cardiovascular y renal. -
Thymosina beta-4 (TB-500)
Péptido involucrado en reparación y regeneración tisular, modula favorablemente el remodelado cardíaco y puede reducir daño secundario a hipertensión crónica y fibrosis miocárdica inducida por SRA desregulado.
Actualmente, estos péptidos son considerados en estudios preclínicos y clínicos preliminares, y aunque prometedores, requieren más investigación para su implementación generalizada en clínica.
El sistema renina-angiotensina ejerce un papel crítico en la fisiología cardiovascular y renal. Su comprensión profunda no solo es clave para el diagnóstico y tratamiento oportuno de múltiples patologías, sino también para la prevención efectiva mediante modificaciones del estilo de vida y tratamientos farmacológicos adecuados.
Reconocer tempranamente los síntomas de una disfunción del SRA, entender los medicamentos específicos y explorar nuevas alternativas como péptidos regulatorios, permitirán avanzar hacia una medicina más integrativa y precisa en el abordaje de enfermedades relacionadas.
Como profesionales de la salud o interesados en la medicina, conocer y educar acerca del SRA permite generar conciencia sobre la importancia de su regulación y mantener una adecuada salud cardiovascular global.
-
-